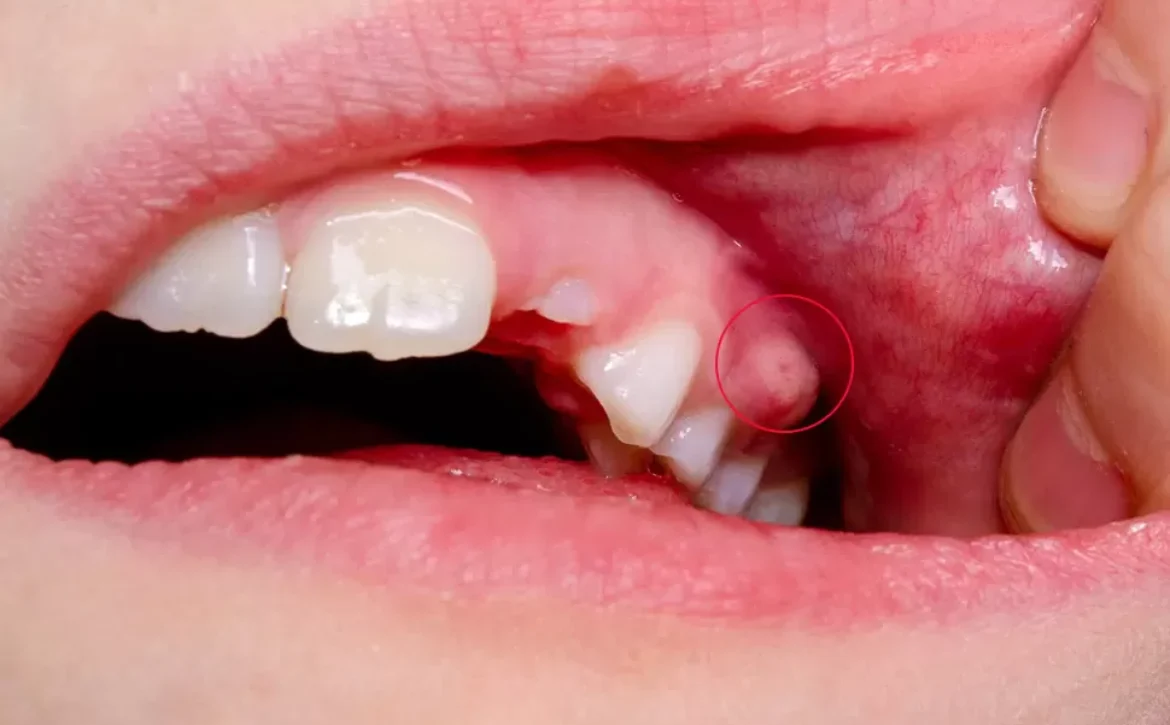
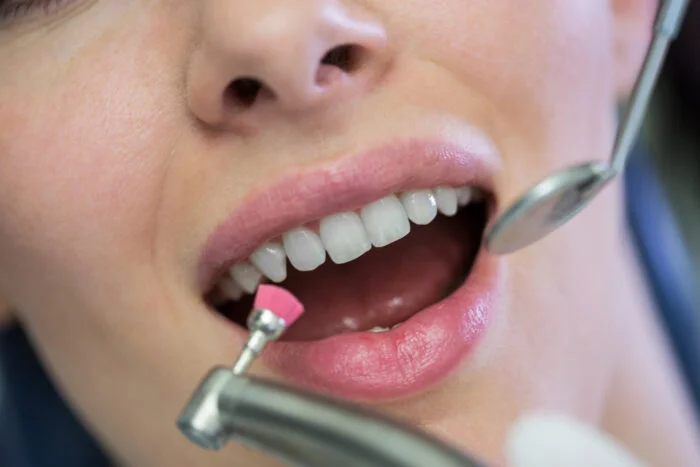
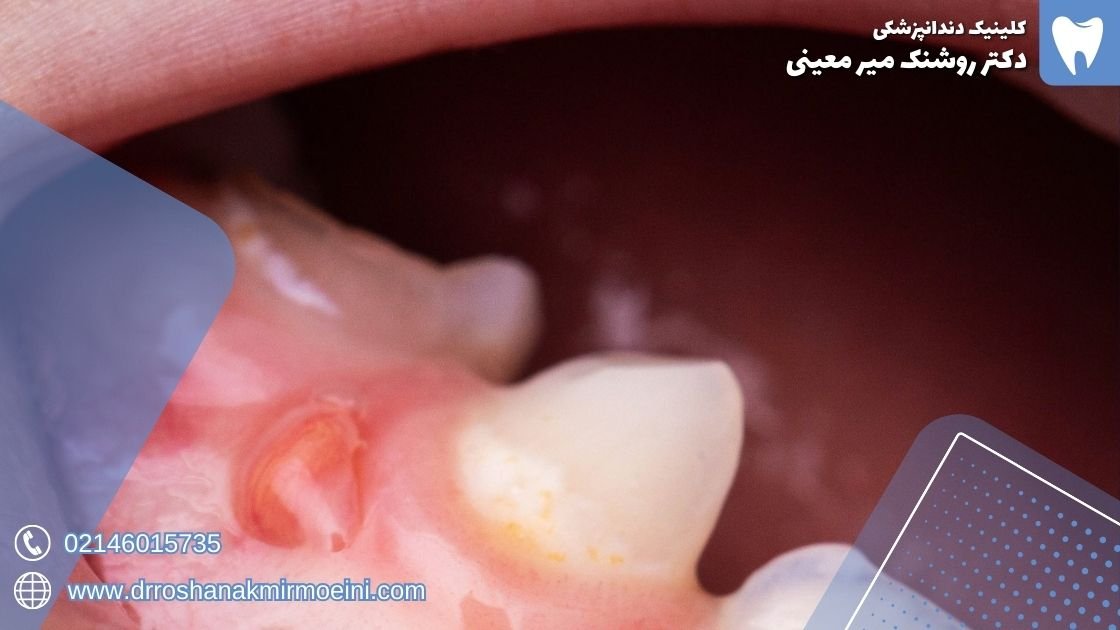
پانسمان دندان چیست؟ پانسمان دندان عصب کشی شده
پانسمان موقت دندان چیست؟
پانسمان دندان یک مواد مخصوص است که برای پوشش موقت دندانهای آسیب دیده یا خالی استفاده میشود. این نوع پانسمان معمولاً در حالتهایی مانند شکستگی دندان یا پس از انجام ریشهکشی بر روی دندان استفاده میشود تا موقتاً دندان را حفظ کند و فشار و استرسهای اضافی را از دندان آسیبدیده کاهش دهد تا زمانی که پانسمان دائمی نصب شود.
این پانسمانها معمولاً از موادی مانند رزینهای کامپوزیت یا متآکریلات ساخته میشوند و بسته به شرایط، میتوانند چند روز تا چند هفته در دهان باقی بمانند. شما می توانید جهت هر گونه پانسمان دندان و یا مشکلات ناشی از شکستگی یا درد دندان و مواردی از این دست به مطب دندانپزشکی دکتر میرموئینی مراجعه نمایید.
بیشتر بخوانید: آبسه دندان
چرا پانسمان دندان انجام میشود؟
پانسمان دندان به دنبال انجام عوامل مختلفی میشود:
- حفظ دندان: در صورتی که دندانی آسیب ببیند یا شکسته شود، انجام پانسمان موقت میتواند از دندان در برابر آسیبهای بیشتر و تخریب ناشی از فشار و استرسهای اضافی محافظت کند تا زمانی که پانسمان دائمی نصب شود.
- پیشگیری از درد و عفونت: پانسمان موقت میتواند از ورود باکتریها و عفونت به دندان آسیبدیده جلوگیری کند و در نتیجه از درد و عفونتهای مرتبط با آنها محافظت کند.
- حفظ ظاهر و کارایی: پانسمان موقت دندان میتواند ظاهر طبیعی دندان را حفظ کند و همچنین به کارایی معمولی دندان در اعمال روزانه کمک کند تا زمانی که پانسمان دائمی نصب شود.
- تسهیل درمان: استفاده از پانسمان موقت میتواند به پزشک در آمادهسازی دندان برای درمانهای بعدی مانند ریشهکشی یا ترمیم آسیبهای بیشتر کمک کند. این اجازه را به پزشک میدهد تا زمان کافی برای برنامهریزی و انجام درمانهای لازم داشته باشد.
بیشتر بخوانید: قیمت دندان مصنوعی 1403
ماندگاری پانسمان دندان چقدر است؟
ماندگاری پانسمان دندان موقت بستگی به چند عامل دارد از جمله:
- نوع مواد استفاده شده: مواد مختلفی برای ساخت پانسمان دندان موقت استفاده میشود، از جمله رزینهای کامپوزیت و متآکریلات. هر نوع ماده ممکن است ماندگاری متفاوتی داشته باشد.
- مکان قرارگیری دندان: دندانهایی که در ناحیههایی با فشار و استرس بیشتر قرار دارند ممکن است پانسمان دندان موقت را سریعتر خراب کنند.
- فعالیتهای روزمره: استفاده از پانسمان دندان موقت در طول روز، مصرف غذا و نوشیدنیها، و شستشوی دهان میتواند بر ماندگاری آن تأثیر بگذارد.
معمولاً، پانسمان دندان موقت میتواند مدتی از چند روز تا چند هفته ماندگاری داشته باشد، اما بسته به شرایط فوق العاده ممکن است زمان ماندگاری آن کوتاهتر یا بیشتر باشد. در هر صورت، مهم است که به دندانهای موقت با دقت برخورد کرده و در صورت نیاز به پانسمان دائمی، به پزشک دندانپزشک مراجعه کنید.
بیشتر بخوانید: پروتز دندان
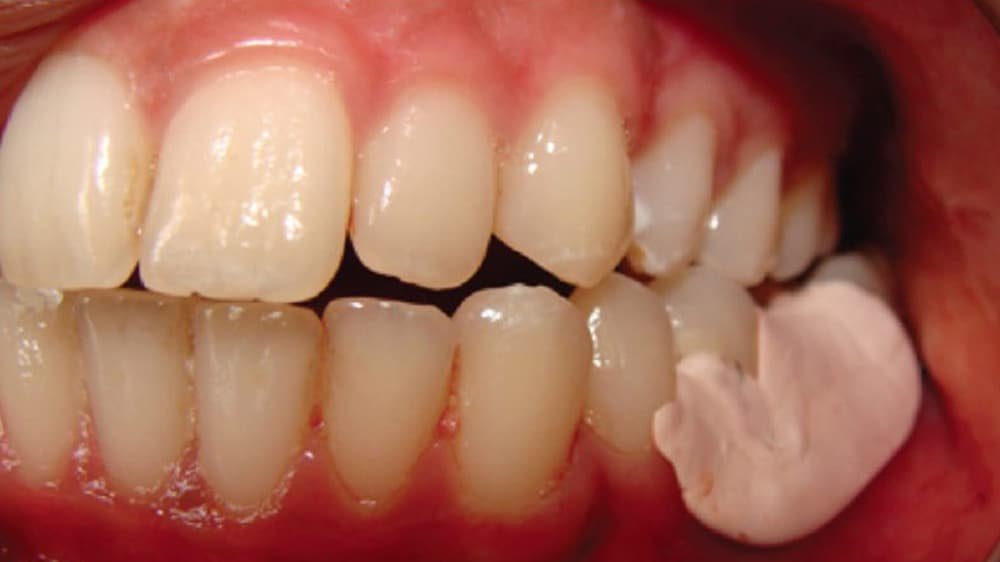
زمان برداشتن پانسمان دندان
زمان برداشتن پانسمان دندان موقت بستگی به چند عامل دارد، از جمله:
- نوع پانسمان: مواد مختلفی برای ساخت پانسمان دندان موقت استفاده میشود و هر نوع ممکن است زمان متفاوتی برای برداشتن داشته باشد.
- شرایط دندان: شرایط دندانی مانند اندازه و نوع آسیب و محیط دهانی میتواند بر زمان برداشتن پانسمان تأثیر بگذارد.
- دستورات پزشک: پزشک دندانپزشک ممکن است بر اساس وضعیت دندان و پانسمان تصمیم بگیرد که زمان خاصی برای برداشتن آن تعیین کند.
عموماً، پانسمان دندان موقت باید تا زمانی که پانسمان دائمی نصب شود، در دهان باقی بماند. با این حال، در برخی موارد، مانند اگر پانسمان موقت باعث تنفس نامطبوع یا عوارض دیگری شود، پزشک ممکن است پانسمان را زودتر بردارد. همچنین، پس از نصب پانسمان دائمی، پانسمان موقت باید تا زمانی که پزشک تأیید کند که پانسمان دائمی به طور کامل مناسب شده است، در دهان باقی بماند.
بیشتر بخوانید: کامپوزیت دندان
دلیل درد دندان پانسمان شده
درد دندان پس از نصب پانسمان ممکن است به دلایل مختلفی باشد:
- تنش ناشی از تنظیم ناصحیح پانسمان: اگر پانسمان دندان بهطور ناصحیح تنظیم شده و فشار زیادی بر دندان وارد کند، میتواند باعث تنش و درد شود.
- تعامل با عصب دندان: در برخی موارد، نصب پانسمان موقت میتواند به عصب دندان فشار بیش از حدی وارد کند که باعث درد و حساسیت شود.
- تهوع پانسمان: اگر پانسمان دندان به عنوان پاسخ به تهوع دندان نصب شده باشد، ممکن است باعث تنش و درد شود.
- عفونت: در برخی موارد، نصب پانسمان موقت ممکن است باعث عفونت شود که با درد همراه باشد.
- استفاده از مواد ناسازگار: اگر موادی که برای پانسمان استفاده شده ناسازگار با بافتهای دهانی باشند، ممکن است باعث درد و حساسیت شود.
اگر درد پس از نصب پانسمان دندان ادامه دارد یا شدت آن افزایش مییابد، حتماً به دندانپزشک خود مراجعه کنید. آنها میتوانند دلیل درد را تشخیص داده و به شما درمان مناسب را توصیه کنند.
بیشتر بخوانید: قیمت پست و کور دندان
پانسمان دندان عصب کشی شده
اگر پانسمان دندان به همراه عصب کشی انجام شده است و دردی پس از این روند وجود دارد، دلایل ممکن عبارتند از:
- عفونت: در برخی مواقع، عفونت ممکن است در نتیجه عمل جراحی عصب کشی و نصب پانسمان دندان ایجاد شود که باعث درد و حساسیت شود.
- تنش ناشی از پانسمان دندان: اگر پانسمان دندان بهطور ناصحیح تنظیم شده و فشار زیادی بر دندان وارد کند، میتواند باعث تنش و درد شود.
- تهوع پانسمان: اگر پانسمان دندان به عنوان پاسخ به تهوع دندان نصب شده باشد، ممکن است باعث تنش و درد شود.
- عوارض جانبی عمل جراحی: عوارض جانبی مانند التهاب یا تحریک اطراف دندان ممکن است باعث درد و حساسیت شود.
در هر صورت، اگر درد پس از عمل جراحی عصب کشی و نصب پانسمان دندان ادامه دارد یا شدت آن افزایش مییابد، باید به دندانپزشک خود مراجعه کنید تا علت درد تشخیص داده شود و درمان مناسب انجام شود.
بیشتر بخوانید: ایمپلنت دیجیتال

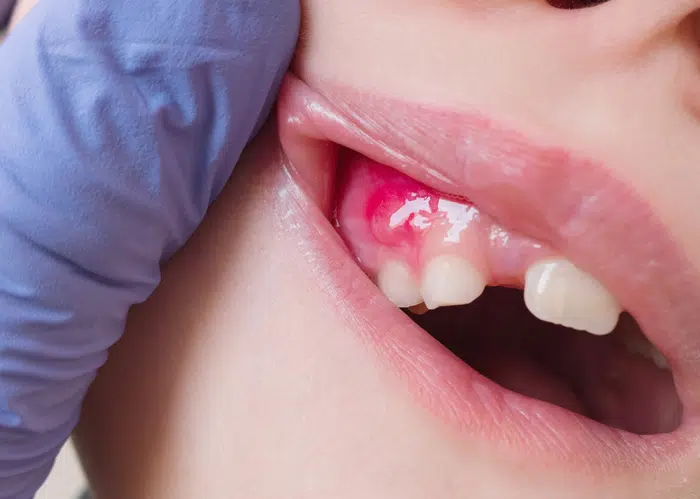
پانسمان دندان عفونی
پانسمان دندان موقت ممکن است در صورت عفونت دهانی نصب شود به منظور حفظ دندان و جلوگیری از گسترش عفونت. در صورتی که دندانی به دلیل ترمیم یا ریشه کشی آسیب دیده و عفونتی در آن ایجاد شده باشد، نصب پانسمان موقت میتواند به مدتی دندان را از استرس و فشار خارجی محافظت کند و به عمل درمانی دندانپزشک کمک کند.
اما اگر پانسمان دندان خود به عنوان پاسخ به عفونت نصب شده باشد و علائمی مانند درد، تورم، گرمایی در دندان و منطقه اطراف آن، یا حتی ترشحات رنگی از دندان مشاهده شود، ممکن است به علامتهای عفونت دهانی اشاره داشته باشد.
در این شرایط، مهم است که به دندانپزشک خود مراجعه کنید. آنها میتوانند علت عفونت را تشخیص داده و درمان مناسب را توصیه کنند. این ممکن است شامل مصرف داروهای ضد التهاب و ضد باکتری، تراشیدن دندان بیشتر، یا حتی در برخی موارد انجام عمل جراحی برای دفع عفونت باشد.
بیشتر بخوانید: تفاوت بلیچینگ و جرمگیری دندان
زمان استفاده پانسمان دندان
مدت زمانی که میتوانید از یک پانسمان دندان استفاده کنید، بستگی به نوع پانسمان، شرایط دندانی، و دستورات دندانپزشک دارد. اما به طور کلی:
- پانسمان دندان موقت: این نوع پانسمان بیشتر برای موقت است و معمولاً باید تا زمانی که پانسمان دائمی نصب شود، در دهان باقی بماند. مدت زمان استفاده از پانسمان دندان موقت ممکن است چند روز تا چند هفته باشد و بستگی به شرایط خاص دندانی شما دارد.
- پانسمان دندان دائمی: این نوع پانسمان برای استفاده بلندمدت طراحی شده است و باید بدون محدودیت زمانی در دهان باقی بماند. با این حال، برای حفظ سلامتی دندان و پانسمان، تمیزی روزانه و مراقبتهای دندانی منظم لازم است.
در هر صورت، باید به دستورات دندانپزشک خود پایبند بوده و در صورت داشتن هرگونه سوال یا مشکل، با ایشان مشورت کنید.
بیشتر بخوانید: بلیچینگ دندان
اگر پانسمان دندان افتاد چه کنیم؟
اگر پانسمان دندان شما افتاده است، این موارد را دنبال کنید:
- احتمال عوارض: اگر پانسمان دندان به دلیل ضربه، فشار یا دلایل دیگر افتاده است، ابتدا اطراف دهان خود را برای هرگونه خونریزی، تورم، یا علائم دیگری که ممکن است نشان از صدمه داشته باشند، بررسی کنید.
- ذخیره پانسمان: اگر پانسمان دندان شما افتاده است و همچنان سالم به نظر میرسد، میتوانید آن را در محیط خشک و تمیز نگهداری کنید. این کار میتواند به دندانپزشک شما کمک کند تا پانسمان را مورد بررسی قرار دهد و در صورت لزوم مجدداً نصب کند.
- تماس با دندانپزشک: بلافاصله پس از افتادن پانسمان دندان، باید به دندانپزشک خود اطلاع دهید. ایشان ممکن است شما را به سرعت مشاوره دهد یا وقتی مناسبی برای نصب مجدد پانسمان تعیین کند.
- جلوگیری از عوارض بیشتر: اگر پانسمان دندان به دلیل عفونت یا آسیب دیدگی افتاده است، از تأخیر کمک جلوگیری کنید و به دندانپزشک خود اطلاع دهید. ایشان ممکن است درمانهای لازم را شروع کنند تا از عوارض بیشتر جلوگیری کنند.
همچنین، توصیه میشود که در مواقع اضطراری وقتی که امکان ملاقات با دندانپزشک فوریت ندارد، به مراکز درمانی اورژانسی مراجعه کنید.
بیشتر بخوانید: عصب کشی دندان
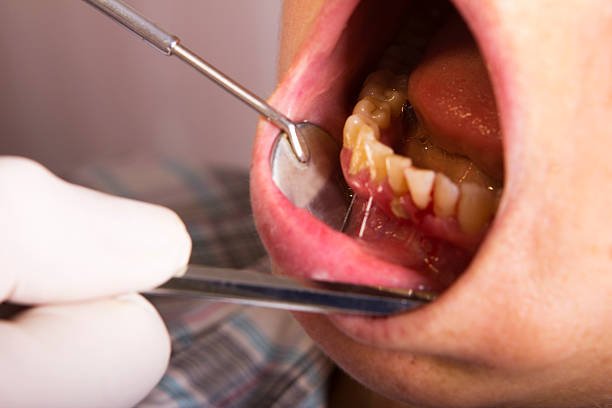
پانسمان دندان
پانسمان دندان چند روز باید بماند
مدت زمانی که پانسمان دندان باید در دهان بماند بستگی به نوع پانسمان، شرایط دندانی، و دستورات دندانپزشک دارد. اما به طور کلی:
- پانسمان دندان موقت: این نوع پانسمان بیشتر برای موقت است و معمولاً باید تا زمانی که پانسمان دائمی نصب شود، در دهان باقی بماند. مدت زمان استفاده از پانسمان دندان موقت ممکن است چند روز تا چند هفته باشد و بستگی به شرایط خاص دندانی شما دارد.
- پانسمان دندان دائمی: این نوع پانسمان برای استفاده بلندمدت طراحی شده است و باید بدون محدودیت زمانی در دهان باقی بماند.
بیشتر بخوانید: پلاک دندان چیست
دندانپزشک شما میتواند مدت زمان مناسب برای استفاده از پانسمان دندان خود را تعیین کند. ایشان با توجه به وضعیت دندانی شما، نوع پانسمان استفاده شده، و نیازهای خاص، به شما راهنمایی میکند که چقدر طول میکشد تا پانسمان دندان نصب شده باقی بماند. همچنین، اگر هرگونه مشکل یا نگرانی در مورد پانسمان دندان خود دارید، حتماً با دندانپزشک خود مشورت کنید.
بیشتر بخوانید: تفاوت لمینت و کامپوزیت دندان
مراقبت های بعد از پانسمان موقت دندان
مراقبتهای بعد از نصب پانسمان موقت دندان به حفظ سلامت و موفقیت درمانی کمک میکند. این مراقبتها عبارتند از:
- اطلاعات و دستورات دندانپزشک: پس از نصب پانسمان موقت، حتماً دستورات دندانپزشک خود را دنبال کنید. این شامل هرگونه داروهای تجویز شده، محدودیتهای غذایی، و دستورالعملهای تمیزی دهان میشود.
- استفاده از داروها: اگر دندانپزشک شما داروی ضد التهاب یا ضد دردی تجویز کرده است، به دقت دستورات مصرف آن را دنبال کنید.
- اجتناب از غذاهای سخت و داغ: در ایام اولیه پس از نصب پانسمان موقت، اجتناب از خوردن غذاهای سخت یا داغ کمک به جلوگیری از خراشیدگی یا آسیب دیدگی پانسمان موقت خواهد کرد.
- تمیزی دهان: به دقت و مرتباً دهان خود را تمیز کنید، اما با دقت از نواحی پانسمان موقت خود دوری کنید تا آن را متحرک نکنید یا آن را از موقعیت خود بیرون نیاورید.
- اطلاع از علائم غیرعادی: هرگونه درد شدید، تورم غیرمعمول، خونریزی ناشی از دهان، یا هر نوع علامت غیرعادی دیگر باید به دندانپزشک شما گزارش شود.
- تماس با دندانپزشک: اگر هرگونه مشکل یا نگرانی پس از نصب پانسمان موقت دندان دارید، حتماً با دندانپزشک خود تماس بگیرید و از وضعیت خود اطلاع دهید.
بیشتر بخوانید: ترمیم دندان
مراقبتهای صحیح پس از نصب پانسمان موقت دندان میتواند به شما کمک کند تا از عوارض مختلف جلوگیری کنید و به بهبود سریعتر و موفقیت درمانی برسید.
بیشتر بخوانید: تغییر رنگ دندان بعد از عصب کشی
ساختن پانسمان دندان در خانه
تهیه پانسمان دندان در خانه ممکن است با خطراتی همراه باشد و به عنوان یک راه حل موقت توصیه نمیشود. پانسمانهای دندانی که توسط دندانپزشکان حرفهای ساخته میشوند، با استفاده از مواد با کیفیت و به روشهای بهداشتی مناسب تولید میشوند و از لحاظ زیستی و ایمنی تایید شدهاند.
اما اگر به دلایلی مانند اضطراری بودن و یا عدم دسترسی به خدمات دندانپزشکی حرفهای، احتمالاً بخواهید یک پانسمان دندان موقت در خانه تهیه کنید. در این صورت، موارد زیر را در نظر بگیرید:
- مواد مناسب: از موادی مانند رزینهای کامپوزیت موقت یا متآکریلات استفاده کنید که برای استفاده دهانی مناسب باشند.
- دقت و حوصله: ساخت پانسمان دندان نیازمند دقت و حوصله است، زیرا باید شکل و اندازه مناسب را برای دندانهای خود ایجاد کنید.
- پیروی از دستورالعمل: اگر از یک محصول آماده برای تهیه پانسمان استفاده میکنید، حتماً دستورالعمل تولید کننده را دنبال کنید.
- استفاده موقت: تهیه پانسمان دندان در خانه فقط باید به عنوان یک راه حل موقت در شرایط اضطراری مورد استفاده قرار گیرد. برای درمان دائمی و مشکلات دندانی، بهتر است به دندانپزشک خود مراجعه کنید.
بیشتر بخوانید: مراقبت های بعد از لمینت دندان
همچنین، در هنگام تهیه و استفاده از پانسمان دندان در خانه، به هر گونه علائم نامطلوب مانند درد، تورم، یا حساسیت دندانی توجه کنید و در صورت لزوم به دندانپزشک خود مراجعه کنید.
بیشتر بخوانید: لمینت دندان
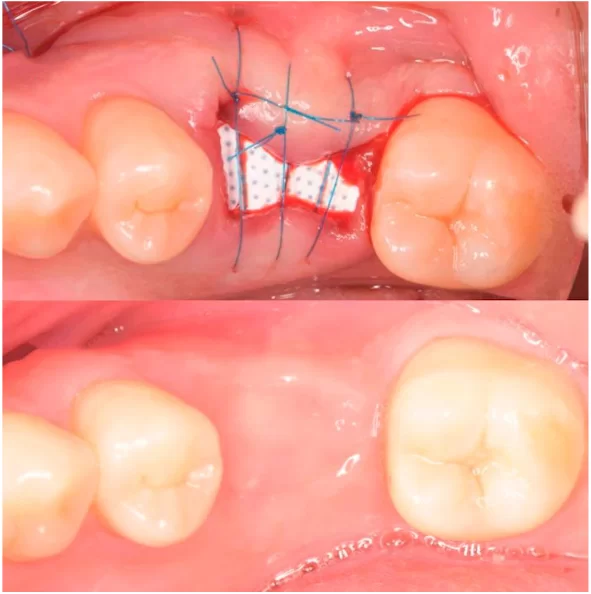
تا چند ساعت بعد از پانسمان دندان نباید چیزی خورد
عموماً، پس از نصب پانسمان دندان، دندانپزشک ممکن است توصیه کند تا مدتی صبر کنید و هیچ چیزی نخورید یا نوشیدنی نخورید. این زمان ممکن است متفاوت باشد و بستگی به نوع پانسمان، شرایط دندانی، و دستورات دندانپزشک داشته باشد.
عموماً، در صورت استفاده از پانسمان موقت، بهتر است تا زمانی که مواد اولیه پانسمان خود را متماسک کنید و پانسمان به خوبی خشک شود، چیزی نخورید یا نوشیدنی نخورید. این ممکن است تا یک تا دو ساعت باشد.
بیشتر بخوانید: هزینه کشیدن دندان
بعد از این مدت، معمولاً میتوانید غذا یا نوشیدنی نرم و ملایم را مصرف کنید، اما از مصرف غذاهایی که بسیار سفت یا چسبناک هستند، خودداری کنید تا از پانسمان دندان جدید خود حفظ کنید.
به هر حال، بهتر است دستورات دندانپزشک خود را رعایت کنید و در صورتی که شکی در مورد مصرف غذاها یا نوشیدنیها دارید، از ایشان مشورت بگیرید.
بیشتر بخوانید: ارتودنسی
مراحل پانسمان دندان
پانسمان دندان یک روند پیچیده است که توسط دندانپزشکان متخصص انجام میشود. این فرایند ممکن است شامل چندین مرحله باشد، اما در زیر مراحل کلی نصب پانسمان دندان را توضیح میدهم:
۱. تهیه دندان: در این مرحله، دندانپزشک شما ممکن است دندان را برای پانسمان آماده کند. اگر دندانی آسیب دیده است، ممکن است نیاز به ترمیم یا ریشه کشی داشته باشد.
۲. گرفتن اندازه: دندانپزشک اندازه دندان شما را برای تهیه پانسمان دقیقاً گرفته و یا از اسکن دیجیتال دندان استفاده میکند.
۳. تهیه پانسمان: براساس اندازههای گرفته شده، پانسمان دندان توسط تکنسینهای دندانپزشکی یا دندانپزشک ساخته میشود. این پانسمان ممکن است از مواد مختلفی مانند رزین کامپوزیت یا متآکریلات ساخته شود.
۴. نصب پانسمان موقت: در برخی موارد، پانسمان موقتی برای دندان نصب میشود تا تا زمانی که پانسمان دائمی آماده شود، دندان را محافظت کند.
۵. نصب پانسمان دائمی: وقتی پانسمان دائمی آماده شد، دندانپزشک آن را بر روی دندان میچسباند و تنظیم میکند.
۶. تنظیم و تنظیمات: دندانپزشک ممکن است پانسمان را تنظیم کند تا به طور کامل بر دندان نشسته و با دندانهای مجاور هماهنگ شود.
۷. تمامی کار: در انتها، دندانپزشک پانسمان را پولیش میکند و اطمینان حاصل میشود که آن به درستی در دهان شما قرار گرفته است.
همچنین، بسته به شرایط و نیازهای خاص شما، ممکن است مراحل دیگری نیز مورد نیاز باشند. اطلاعات بیشتر در مورد مراحل دقیق پانسمان دندان خود را از دندانپزشک خود بخواهید.
بیشتر بخوانید: کشیدن دندان عقل
قیمت پانسمان دندان
قیمت پانسمان دندان ممکن است بستگی به عوامل مختلفی داشته باشد، از جمله:
- نوع پانسمان: پانسمانهای دندانی مختلفی وجود دارند، از جمله پانسمانهای موقت و دائمی. هر یک از این نوعها قیمت متفاوتی دارند.
- مواد استفاده شده: نوع موادی که برای ساخت پانسمان استفاده میشود نیز تأثیر زیادی بر قیمت دارد. مثلاً، پانسمانهای دندانی با کیفیت بالا از مواد گرانتری ساخته میشوند که ممکن است قیمت آنها را افزایش دهد.
- محل و قدرت دندانپزشکی: قیمت پانسمان دندان ممکن است بستگی به محل دفتر دندانپزشکی و قدرت آنها در ارائه خدمات مختلف باشد. در مناطقی که هزینههای اجاره بالا و یا قدرت خرید بیشتری دارند، ممکن است قیمت پانسمان دندان بیشتر باشد.
- پوشش بیمه: اگر شما بیمه دندانی دارید، ممکن است بیمه شما هزینه بخشی از پانسمان را پوشش دهد که موجب کاهش قیمت نهایی آن میشود.
- مراکز و تجهیزات ویژه: در برخی موارد، اگر دندانپزشک از تجهیزات و فن آوریهای ویژه برای نصب پانسمان استفاده کند، هزینه بیشتری ممکن است لازم باشد.
بیشتر بخوانید: جرم گیری دندان
به طور کلی، قیمت پانسمان دندان میتواند بین 200 هزار تومان تا 1 میلیون تومان یا بیشتر نیز متغیر باشد. البته در زمانی که شما عصب کشی دندان را انجام می دهید بابت این پانسمان موقت هزینه ای دریافت نمی شود چرا که جزوی از پروسه درمانی است.
بیشتر بخوانید:
مراقبتهای پس از عصبکشی دندان
مرحله بعد از پانسمان دندان
بعد از پانسمان دندان، مرحله بعدی معمولاً شامل درمان نهایی مشکل دندان است. این مراحل بسته به نوع مشکل و درمان مورد نیاز میتواند متفاوت باشد:
- ترمیم نهایی (پر کردن دندان): اگر دندان شما نیاز به پر کردن داشته باشد، پس از پانسمان، دندانپزشک مواد دائمی را جایگزین پانسمان موقت میکند.
- عصبکشی (درمان ریشه): اگر عفونت یا پوسیدگی به عصب دندان رسیده باشد، ممکن است نیاز به عصبکشی باشد. در این صورت، دندانپزشک پس از پانسمان، درمان ریشه را تکمیل کرده و سپس دندان را پر یا روکش میکند.
- روکش دندان: اگر دندان شما پس از پانسمان ضعیف شده باشد یا نیاز به تقویت داشته باشد، ممکن است دندانپزشک روکش دندان را پیشنهاد کند.
- پیگیری و معاینه: پس از پانسمان، ممکن است نیاز به پیگیری و معاینه مجدد داشته باشید تا دندانپزشک مطمئن شود که درمان به خوبی انجام شده و مشکلی وجود ندارد.
این مراحل معمولاً با توجه به نوع درمان و وضعیت دندان شما تعیین میشود.
پانسمان دندان در غرب تهران
اگر در غرب تهران به دنبال یک کلینیک دندانپزشکی معتبر برای پانسمان دندان خود هستید، کلینیک دندانپزشکی دکتر روشنک میرموئینی در منطقه پونک بهترین گزینه برای شماست. این کلینیک با بهرهگیری از تخصص و تجربه دکتر میرموئینی، خدمات پانسمان دندان را با استفاده از بهترین مواد و تکنیکهای روز دنیا ارائه میدهد.
پانسمان دندان یک مرحله مهم در حفظ سلامت دندانها است و نقش کلیدی در جلوگیری از پیشرفت عفونتها و مشکلات دندانی دارد. در کلینیک دکتر میرموئینی، این خدمات با دقت و حساسیت بالا انجام میشود تا شما از کیفیت و دوام درمان خود مطمئن باشید.
اگر به دنبال تجربهای بینقص و مطمئن در زمینه دندانپزشکی هستید، کلینیک دکتر میرموئینی بهترین انتخاب شما خواهد بود.
پانسمان دندان در پونک
اگر به دنبال خدمات پانسمان دندان با کیفیت در منطقه پونک تهران هستید، کلینیک دندانپزشکی دکتر روشنک میرموئینی انتخابی عالی برای شماست. در این کلینیک، با استفاده از مواد با کیفیت و تکنیکهای پیشرفته، پانسمان دندان شما به دقت و با بالاترین استانداردهای درمانی انجام میشود.
تیم حرفهای دکتر میرموئینی به شما اطمینان میدهد که هر مرحله از درمان با نهایت دقت و توجه صورت گیرد، تا سلامت دندانهای شما به بهترین نحو حفظ شود. برای تجربهای مطمئن و رضایتبخش در پانسمان دندان، کلینیک دکتر میرموئینی در پونک آماده ارائه بهترین خدمات به شماست.