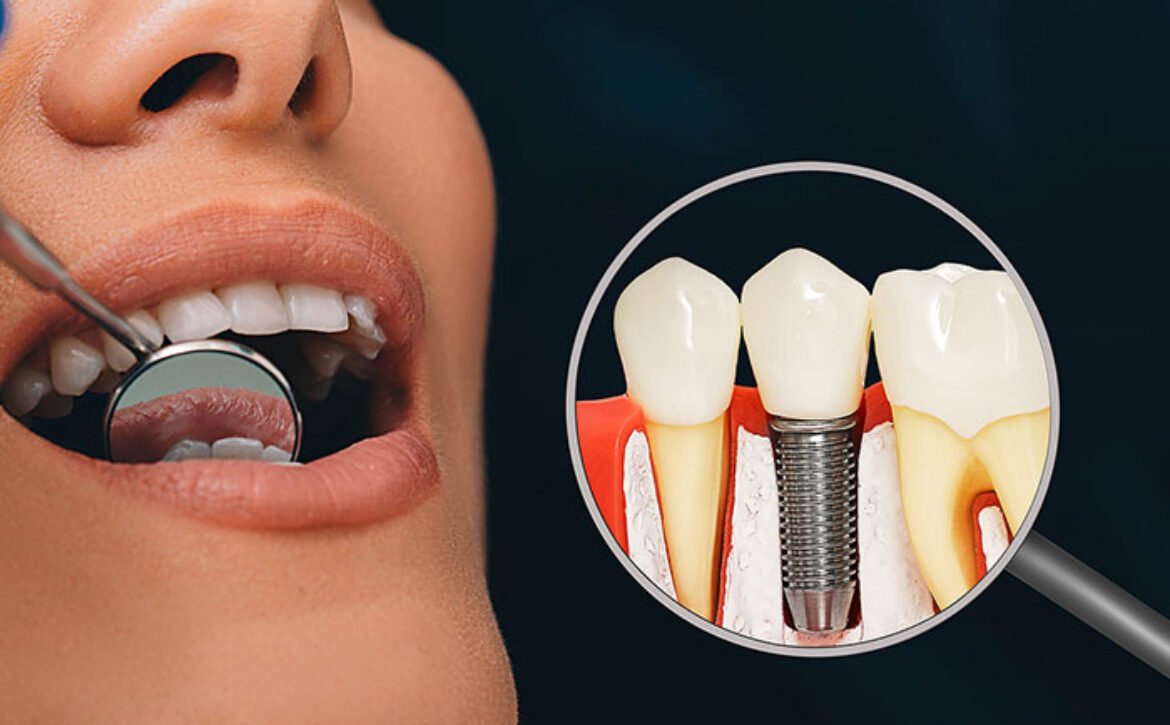
آیا دندان ایمپلنت خراب میشود؟ آیا ایمپلنت دندان دائمی است؟
آیا دندان ایمپلنت پوسیده می شود؟
دندانهای ایمپلنت به عنوان یک روش پیشرفته و موثر برای جایگزینی دندانهای کشیده شده شناخته میشوند. مخاطبان بسیاری از این فرایند میترسند، اما بحث در مورد خرابی و عدم موفقیت ایمپلنت از مسائل مهمی است که به آن توجه میشود. یکی از سوالات رایج افراد، این است که آیا دندان ایمپلنت خراب میشود؟
اصولاً، ایمپلنتهای دندان دارای ساختار و مواد متفاوتی نسبت به دندانهای طبیعی هستند که از پوسیدگی و شکستگی مانند دندانهای طبیعی حساسیت کمتری دارند. با این حال، عواملی ممکن است باعث عدم موفقیت ایمپلنت و مشکلات اطراف آن شوند. برای مثال، عواملی مانند عفونتها، التهابها، تروماهای فیزیکی یا استفاده نادرست از دندانهای ایمپلنت میتوانند به خرابی ایمپلنت منجر شوند.
برای جلوگیری از خرابی ایمپلنت دندان، مراقبت منظم و دقیق از دندانها و لثهها ضروری است. همچنین، حضور منظم در مراجعات دندانپزشکی برای بررسی و نظارت بر وضعیت دندانهای ایمپلنت و اطراف آنها کمک میکند. در صورت خرابی یا مشکلات، اقدامات درمانی مانند اصلاحات و تعمیرات میتوانند صورت گیرد.
بنابراین، اگر شما نگرانی درباره خرابی دندانهای ایمپلنت دارید، مهم است که با دندانپزشک و مطب دندان پزشکی دکتر میرموئینی مشورت کنید و راهکارهای مناسب برای حفظ و بهبود وضعیت ایمپلنت خود را بررسی کنید.
علائم خراب شدن ایمپلنت دندان چیست؟
علائم خراب شدن یا مشکلات در دندانهای ایمپلنت ممکن است متفاوت باشد و به عوامل مختلفی مانند نوع مشکل، محل قرار گرفتن ایمپلنت، و شدت مشکل بستگی دارد. اما برخی از علائم رایجی که ممکن است نشانه خراب شدن یا وجود مشکل در ایمپلنت دندان باشند عبارتند از:
- درد: درد محل ایمپلنت، لثه یا منطقه دهان ممکن است نشانهای از مشکلاتی مانند عفونت یا التهاب باشد.
- التهاب و خونریزی: التهاب، قرمزی، و خونریزی اطراف ایمپلنت ممکن است به علت التهاب لثه یا عفونت باشد.
- شل شدن: اگر ایمپلنت یا سازههای آن شل شده یا حرکت غیرعادی دارند، ممکن است نشانهای از عدم تثبیت مناسب یا شکستگی باشند.
- تورم و سوزش: تورم و سوزش در اطراف ایمپلنت ممکن است به علت التهاب و یا عفونت باشد.
- مزاحمت در جویدن یا گفتگو: اگر احساس میکنید که ایمپلنت یا دندانهای مصنوعی مانعی برای جویدن یا صحبت کردن ایجاد میکنند، ممکن است نشانه مشکل در تراز و تطبیق آنها با دندانهای دیگر باشد.
- بوی نامطبوع: وجود بوی نامطبوع از منطقه دهان ممکن است نشانهای از عفونت یا مشکلات دیگر باشد.
اگر هر یک از این علائم را تجربه میکنید، مهم است که به دندانپزشک خود مراجعه کرده و مشکلات را ارزیابی و درمان کنید. تاخیر در تشخیص و درمان ممکن است منجر به مشکلات جدیتری مانند ایمپلنتهای دائمیتر، عفونتهای شدیدتر، یا آسیب به بافتهای اطراف شود.
بیشتر بخوانید: ارتودنسی دندان

آیا دندان ایمپلنت خراب میشود؟
احتمال و میزان شکست ایمپلنتهای دندانی چقدر است؟
میزان شکست ایمپلنتهای دندانی به عوامل مختلفی از جمله تجربه و مهارت دندانپزشک، وضعیت عمومی و سلامتی بیمار، نوع و کیفیت ایمپلنت، و مراقبتهای پساعملی بستگی دارد. به طور کلی، ایمپلنتهای دندانی با نرخ موفقیت بسیار بالا شناخته میشوند، اما همچنان ممکن است در برخی موارد شکستگی رخ دهد.
بیشترین موارد شکست ایمپلنتهای دندانی در اولین سال بعد از جراحی رخ میدهند. این احتمال معمولاً در حدود 1-2 درصد است. با این حال، برای ایمپلنتهایی که مراقبت مناسبی از آنها انجام نشود یا به عوامل خارجی مانند ضربه یا تروما دچار شوند، احتمال شکست بیشتر میشود.
برای کاهش احتمال شکست ایمپلنتهای دندانی، مراقبتهای منظم و دقیق بعد از جراحی از اهمیت بالایی برخوردارند. این شامل رعایت دقیق دستورالعملهای دندانپزشک، بهداشت دهان منظم، و مراجعات منظم به دندانپزشک برای بررسی و نظارت بر وضعیت ایمپلنتها است.
در کل، با توجه به پیشرفتهای تکنولوژی و روشهای جراحی، میزان شکست ایمپلنتهای دندانی به طور کلی کمتر از 5 درصد است. اما برای هر فرد، شرایط و عوامل متفاوتی ممکن است تأثیرگذار باشند، بنابراین مهم است که با دندانپزشک خود درباره مشکلات و مراقبتهای لازم برای حفظ سلامت ایمپلنتهای خود مشورت کنید.
آیا ایمپلنت دائمی است؟
بله، ایمپلنتهای دندانی معمولاً به عنوان یک راه حل دائمی برای جایگزینی دندانهای گمشده محسوب میشوند. اگرچه ممکن است در برخی موارد نیاز به تعمیرات یا تغییرات در طول زمان باشد، اما با مراقبت مناسب و معمولاً برنامههای پیگیری دندانپزشکی، ایمپلنتها میتوانند به مدت طولانیتری از عمر فرد خدمت کنند.
اگرچه ایمپلنتهای دندانی معمولاً به عنوان یک راهحل دائمی محسوب میشوند، اما مهم است که به مراقبتهای منظم و نظارت دندانپزشکی منظم توجه کنید تا سلامت و عملکرد بهتری از ایمپلنتهای خود داشته باشید. این شامل رعایت بهداشت دهانی منظم، شرکت در مراجعات پیگیری دندانپزشکی، و اطلاع رسانی به دندانپزشک خود در مورد هر گونه علائم یا مشکلاتی است که ممکن است در مورد ایمپلنتهای خود تجربه کنید.
بنابراین، با مراقبت و نظارت مناسب، ایمپلنتهای دندانی میتوانند به عنوان یک راهحل دائمی و کارآمد برای جایگزینی دندانهای گمشده در نظر گرفته شوند.
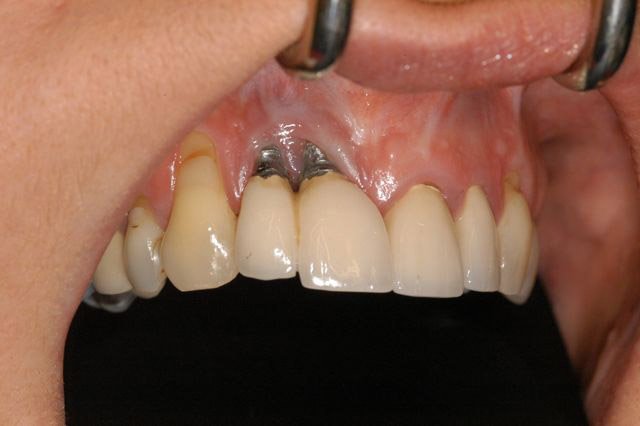
آیا دندان ایمپلنت خراب میشود؟
نشانه های خراب شدن ایمپلنت
نشانههای خراب شدن یا مشکلات در ایمپلنتهای دندانی ممکن است متفاوت باشند و بستگی به نوع مشکل و محل قرار گرفتن ایمپلنت داشته باشد. اما برخی از نشانههای معمولی خراب شدن یا وجود مشکل در ایمپلنتهای دندانی عبارتند از:
- درد: درد در محل ایمپلنت، لثه یا دهان ممکن است نشانهای از وجود مشکلاتی مانند التهاب یا عفونت باشد.
- التهاب و خونریزی: التهاب، قرمزی و خونریزی در اطراف ایمپلنت میتوانند نشانههای عفونت دندان یا التهاب لثه باشند.
- شل شدن: اگر ایمپلنت یا سازههای آن شل شده یا حرکت غیرعادی دارند، ممکن است نشانهای از عدم تثبیت مناسب یا شکستگی باشند.
- تورم و سوزش: تورم و سوزش در اطراف ایمپلنت نشانهای از وجود عفونت یا التهاب ممکن است باشند.
- مزاحمت در جویدن یا گفتگو: اگر احساس میکنید که ایمپلنت یا دندانهای مصنوعی مانعی برای جویدن یا صحبت کردن ایجاد میکنند، ممکن است نشانه مشکل در تراز و تطبیق آنها با دندانهای دیگر باشد.
- بوی نامطبوع: وجود بوی نامطبوع از منطقه دهان ممکن است نشانهای از وجود عفونت یا مشکلات دیگر باشد.
اگر هر یک از این نشانهها را تجربه میکنید، بهتر است به دندانپزشک خود مراجعه کرده و مشکلات را ارزیابی و درمان کنید. تاخیر در تشخیص و درمان ممکن است منجر به مشکلات جدیتری مانند عفونتهای شدیدتر یا آسیب به بافتهای اطراف شود.
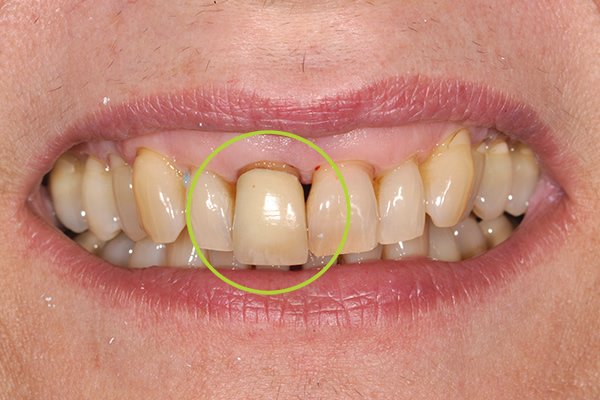
آیا دندان ایمپلنت خراب میشود؟
دلایل خراب شدن ایمپلنت دندان
خراب شدن ایمپلنتهای دندانی میتواند به عوامل مختلفی بستگی داشته باشد. برخی از دلایل شایع خرابی ایمپلنتهای دندانی عبارتند از:
- عفونت: عفونت میتواند یکی از اصلیترین عواملی باشد که به خرابی ایمپلنتها منجر میشود. عواملی مانند عفونت پس از جراحی، عدم رعایت بهداشت دهانی، یا عفونتهای لثه میتوانند به ایمپلنت و بافت اطراف آن آسیب برسانند.
- فشار یا تروما: فشار یا ضربههای قوی به منطقه ایمپلنت میتوانند منجر به شکستگی یا تخریب ایمپلنت شوند. این ممکن است به عنوان نتیجهای از ضربههای ورزشی، تصادفات، یا استفاده نادرست از ابزارهای غذاخوری رخ دهد.
- استفاده نادرست: استفاده نادرست از ایمپلنتها میتواند به وسیله تراشیدن یا مزاحمت زیاد بر روی آنها منجر به شکستگی یا خرابی شوند. عادت به دست زدن به ایمپلنتها یا استفاده نادرست از برای تمیز کردن دهان میتواند نیز به مشکلات منجر شود.
- عدم تطبیق: در برخی موارد، ایمپلنتها به درستی تطبیق نمیشوند و ممکن است برای تراز و تطبیق صحیح با دندانهای دیگر مشکل داشته باشند. این ممکن است به عنوان نتیجهای از اشکال در جراحی یا نادرست بودن تطبیقهای دندانپزشکی رخ دهد.
- تجمع پلاک و ترتیبات بیماریزای: تجمع پلاک و ترتیبات بیماریزای بر روی ایمپلنتها میتواند به عفونت و التهاب منجر شود که در نتیجهی آن خرابی ایمپلنت رخ میدهد.
مراقبت منظم از ایمپلنتها، رعایت بهداشت دهانی، و مراجعه به دندانپزشک برای بررسیها و نظارت منظم میتواند به پیشگیری از خرابیهای ایمپلنتها کمک کند.
بیشتر بخوانید: قیمت عصب کشی دندان
جلوگیری از خراب شدن ایمپلنت دندان
برای جلوگیری از خراب شدن ایمپلنتهای دندانی، میتوانید اقدامات و مراقبتهای زیر را انجام دهید:
- رعایت بهداشت دهانی: شامل مسواک زدن دو بار در روز، استفاده از نخ دندانی یا آبپاش دهان برای پاکسازی بین دندانها و ایمپلنتها، و استفاده از محلولهای ضد عفونی مخصوص برای مراقبت از دهان.
- مراجعه به دندانپزشک: مراجعه منظم به دندانپزشک برای بررسیهای دورهای و نظارت بر وضعیت ایمپلنتها و دهان، و انجام تمیزیهای دورهای.
- رعایت دستورالعملهای دندانپزشک: برای نگهداری و استفاده مناسب از ایمپلنتها، دستورالعملهای دندانپزشک را رعایت کنید. این شامل توصیههایی مانند نحوه تمیز کردن دهان و ایمپلنتها، رعایت دستورالعملهای تغذیهای، و استفاده از روشهای درست برای جلوگیری از تراشیدن یا مزاحمت بیش از حد بر روی ایمپلنتها میشود.
- پیگیری نشانهها: هرگونه نشانهای از مشکلات یا عوارض در ایمپلنتها، مانند درد، التهاب، یا شل شدن، باید بلافاصله به دندانپزشک اطلاع داده شود تا مشکلات به موقع تشخیص داده و درمان شوند.
- جلوگیری از ترمیم نادرست: در صورت نیاز به تعمیرات یا تغییرات در ایمپلنتها، از دندانپزشکان متخصص و ماهر در این زمینه استفاده کنید تا از ترمیمات نادرست و خطرناک جلوگیری شود.
با اجرای این مراقبتها و راهکارها، میتوانید احتمال خرابی یا مشکلات در ایمپلنتهای دندانی را کاهش دهید و از سلامت و عملکرد بهتر آنها لذت ببرید.
چگونه ایمپلنت را تعمیر کنیم؟
تعمیر ایمپلنتهای دندانی عموماً به دندانپزشکان متخصص و ماهر محدود است، اما در برخی موارد، اقداماتی را میتوانید خودتان انجام دهید. اما مهم است که هرگز اقدام به تعمیر ایمپلنت خود به صورت خودسرانه و بدون مشورت یا راهنمایی حرفهای نکنید. در ادامه چند مرحله برای تعمیر ایمپلنتهای دندانی آورده شده است:
- مراجعه به دندانپزشک: در صورتی که احساس میکنید ایمپلنت دندانی شما مشکلی دارد، اولین قدم مراجعه به دندانپزشک خود است. او میتواند با انجام بررسیهای لازم و ارائه تشخیص دقیق، راهنمایی لازم را به شما بدهد.
- تشخیص مشکل: دندانپزشک شما با استفاده از ابزارها و تجهیزات مناسب، مشکل ایمپلنت را تشخیص میدهد و به شما توضیح میدهد که آیا تعمیر ایمپلنت ممکن است یا نه.
- بررسی گزینههای تعمیر: اگر تعمیر ایمپلنت ممکن است، دندانپزشک شما گزینههای مختلف تعمیر را بررسی میکند و به شما توضیح میدهد که هر یک از این گزینهها چگونه عمل میکنند و هزینهها و فواید آنها چیستند.
- انجام تعمیرات: اگر تصمیم به تعمیر ایمپلنت گرفته شود، دندانپزشک شما اقدام به انجام تعمیرات لازم میکند. این ممکن است شامل جایگزینی قطعات شکسته، ترمیم بخشهای آسیبدیده، یا تعویض پروتزهای قدیمی با پروتزهای جدید باشد.
- پساعملی: پس از انجام تعمیرات، دندانپزشک شما شما را راهنمایی میکند که چگونه باید از ایمپلنت تازه تعمیر شده مراقبت کنید و اگر نیاز به مراجعههای دورهای داشتید.
به خاطر داشته باشید که ایمپلنتهای دندانی تخصصی هستند و تعمیر آنها نیازمند مهارتها و تجهیزات مناسب است. بنابراین، همیشه مراجعه به دندانپزشک متخصص و ماهر برای انجام تعمیرات بهترین گزینه است.
بیشتر بخوانید: هزینه جرم گیری دندان
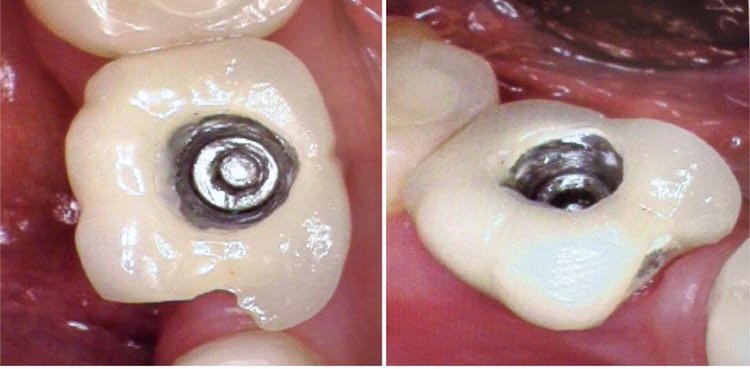
آیا دندان ایمپلنت خراب میشود؟
عمر ایمپلنت دندان چقدر است؟
عمر ایمپلنت دندان متفاوت است و بستگی به عوامل مختلفی دارد از جمله:
- کیفیت ایمپلنت: ایمپلنتهای با کیفیت بالا و ساخته شده از مواد مرغوب ممکن است عمر طولانیتری داشته باشند.
- وضعیت عمومی و سلامتی بیمار: عوامل مانند سلامتی عمومی، تاریخچه پزشکی، و عادات بهداشتی فرد نیز میتوانند بر عمر ایمپلنت تأثیر بگذارند.
- تکنیک جراحی: استفاده از تکنیکهای جراحی مدرن و مهارت دندانپزشک نیز میتواند به طول عمر ایمپلنت کمک کند.
- مراقبتهای پساعملی: مراقبتهای پساعملی منظم و مراجعه به دندانپزشک برای بررسیهای دورهای میتواند به حفظ عمر ایمپلنت کمک کند.
در عموم، ایمپلنتهای دندانی با درستی و مراقبت مناسب ممکن است تا 20 سال یا بیشتر هم بدون مشکل در دهان باقی بمانند. با این حال، باید توجه داشت که عمر ایمپلنتها ممکن است در موارد خاص مانند عوارض جانبی، ترمیمات نادرست، یا مشکلات دندانپزشکی دیگر کاهش یابد.
همچنین، در طول زمان ممکن است نیاز به تعمیرات یا تغییرات در ایمپلنتها باشد. بنابراین، مراقبت منظم، رعایت دستورالعملهای دندانپزشک، و مراجعه به دندانپزشک برای بررسیهای دورهای میتواند به حفظ و افزایش عمر ایمپلنتهای دندانی کمک کند.
آیا ایمپلنت دائمی است
ایمپلنت دندان معمولاً یک گزینه دائمی برای جایگزینی دندانهای از دست رفته است. اگر به درستی مراقبت شود و بهداشت دهان و دندان رعایت شود، ایمپلنتها میتوانند سالها و حتی در طول عمر فرد عمل کنند. با این حال، عمر طولانیمدت ایمپلنت به عوامل مختلفی از جمله کیفیت استخوان فک، سلامت عمومی فرد، و نحوه نگهداری از ایمپلنت بستگی دارد. اگر به طور منظم به دندانپزشک مراجعه کنید و نکات بهداشتی را رعایت کنید، احتمال موفقیت و دوام ایمپلنت بسیار بالا خواهد بود.
عامل افزایش طول عمر ایمپلنت دندان
برای افزایش طول عمر ایمپلنت دندان، نکات زیر را رعایت کنید:
- بهداشت دهان و دندان: مسواک زدن و استفاده از نخ دندان به طور منظم برای جلوگیری از تجمع پلاک و بیماریهای لثه ضروری است.
- معاینات منظم: مراجعه به دندانپزشک برای بررسی وضعیت ایمپلنت و انجام تمیزکاریهای حرفهای.
- تغذیه مناسب: مصرف مواد غذایی سالم و پرهیز از غذاهایی که ممکن است به ایمپلنت آسیب برسانند، مانند غذاهای بسیار سخت.
- اجتناب از عادات مضر: پرهیز از عادات مانند دندان قروچه و جویدن اشیای سخت که میتواند فشار زیادی به ایمپلنت وارد کند.
- پرهیز از سیگار: سیگار کشیدن میتواند به سلامت لثهها آسیب برساند و خطر بروز مشکلات در اطراف ایمپلنت را افزایش دهد.
- پشتیبانی از استخوان فک: در صورت وجود مشکلات استخوانی، مشورت با دندانپزشک برای اقدامات لازم به منظور تقویت استخوان فک و بهبود وضعیت ایمپلنت.
با رعایت این نکات، میتوانید به طول عمر بیشتر و عملکرد بهتر ایمپلنت دندان خود کمک کنید.
عمر ایمپلنت کره ای
عمر ایمپلنتهای کرهای، مشابه با ایمپلنتهای تولید شده در دیگر کشورها، به عوامل متعددی بستگی دارد، از جمله کیفیت ایمپلنت، بهداشت دهان و دندان، و مراقبتهای پس از نصب. به طور کلی، ایمپلنتهای دندانی کرهای معمولاً از کیفیت بالا و دوام خوبی برخوردار هستند.
اگر به درستی نصب و مراقبت شوند، ایمپلنتهای دندانی کرهای میتوانند به مدت ۱۰ تا ۱۵ سال یا حتی بیشتر عمر کنند. بسیاری از افراد گزارش میدهند که ایمپلنتهای باکیفیت میتوانند سالها بدون مشکلات جدی عمل کنند.
مهم است که به دندانپزشک خود مراجعه کنید و نکات بهداشتی و مراقبتی را رعایت کنید تا طول عمر ایمپلنتهای خود را به حداکثر برسانید.
عمر ایمپلنت ایرانی
عمر ایمپلنتهای دندانی ایرانی به طور کلی مشابه با ایمپلنتهای تولید شده در کشورهای دیگر است، به شرطی که از کیفیت بالا و استانداردهای مناسب برخوردار باشند. معمولاً ایمپلنتهای ایرانی با کیفیت خوب میتوانند به مدت ۱۰ تا ۱۵ سال یا حتی بیشتر دوام داشته باشند.
فاکتورهایی که بر طول عمر ایمپلنت تأثیر میگذارند شامل:
- کیفیت محصول: برندهای معتبر و باکیفیت معمولاً دوام بیشتری دارند.
- روش نصب: نصب صحیح توسط دندانپزشک مجرب.
- مراقبتهای بهداشتی: رعایت بهداشت دهان و دندان به طور منظم.
- پیشگیری از مشکلات: پیگیری مشکلات احتمالی به محض بروز.
با رعایت نکات بهداشتی و مراقبتی، میتوانید به طول عمر طولانیتری برای ایمپلنت دندان خود امیدوار باشید.
عمر ایمپلنت امریکایی
ایمپلنتهای دندانی آمریکایی، به دلیل استفاده از تکنولوژیهای پیشرفته و مواد با کیفیت بالا، معمولاً دوام بسیار خوبی دارند. این ایمپلنتها میتوانند به طور متوسط بین ۱۰ تا ۱۵ سال یا حتی بیشتر عمر کنند، به شرطی که به درستی نصب و مراقبت شوند.
عوامل مؤثر در طول عمر ایمپلنتهای آمریکایی عبارتند از:
- کیفیت ایمپلنت: برندهای معتبر و شناختهشده در ایالات متحده معمولاً دارای کیفیت بالا و دوام طولانیمدت هستند.
- عملکرد دندانپزشک: نصب صحیح و حرفهای توسط دندانپزشک مجرب.
- مراقبتهای بهداشتی: رعایت بهداشت دهان و دندان، از جمله مسواک زدن، استفاده از نخ دندان و مراجعه منظم به دندانپزشک.
- عوامل سبک زندگی: پرهیز از عادات مضر مانند سیگار کشیدن و جویدن اشیای سخت.
با رعایت این عوامل، میتوانید به طول عمر بالای ایمپلنتهای دندانی آمریکایی امیدوار باشید.
عمر ایمپلنت اشترومن
ایمپلنتهای اشتراومن (Straumann) از جمله برندهای معتبر و شناختهشده در صنعت دندانپزشکی هستند و به خاطر کیفیت بالا و دوام طولانیمدتشان معروفاند. این ایمپلنتها معمولاً میتوانند بین ۱۰ تا ۲۰ سال یا حتی بیشتر عمر کنند، بسته به کیفیت نصب و مراقبتهای پس از آن.
عوامل تأثیرگذار در طول عمر ایمپلنتهای اشتراومن شامل:
- کیفیت محصول: ایمپلنتهای اشتراومن از مواد با کیفیت بالا و تکنولوژی پیشرفته ساخته شدهاند.
- نصب صحیح: انجام عمل جراحی توسط دندانپزشک ماهر و مجرب.
- مراقبتهای بهداشتی: رعایت بهداشت دهان و دندان به طور منظم، از جمله مسواک زدن، استفاده از نخ دندان و مراجعه منظم به دندانپزشک.
- پشتیبانی از استخوان فک: اطمینان از وجود استخوان کافی و سالم برای حمایت از ایمپلنت.
با رعایت این نکات، میتوانید به طول عمر طولانیتری برای ایمپلنتهای اشتراومن خود امیدوار باشید.
ایا ایمپلنت مادام العمر است
ایمپلنتهای دندانی به طور کلی به عنوان یک گزینه دائمی برای جایگزینی دندانهای از دست رفته شناخته میشوند، اما “مادام العمر” بودن آنها بستگی به چندین عامل دارد:
- کیفیت ایمپلنت: ایمپلنتهای با کیفیت بالا معمولاً عمر طولانیتری دارند.
- نصب صحیح: نصب حرفهای و دقیق توسط دندانپزشک مجرب اهمیت زیادی دارد.
- مراقبتهای بهداشتی: رعایت بهداشت دهان و دندان به طور منظم، از جمله مسواک زدن، استفاده از نخ دندان و مراجعه به دندانپزشک برای معاینات دورهای.
- پشتیبانی از استخوان فک: اطمینان از اینکه استخوان فک به خوبی از ایمپلنت پشتیبانی میکند و عدم وجود مشکلات استخوانی.
- سبک زندگی: پرهیز از عادات مضر مانند سیگار کشیدن و مصرف مواد غذایی بسیار سخت که ممکن است به ایمپلنت آسیب برساند.
در حالی که ایمپلنتهای دندانی میتوانند عمر بسیار طولانی داشته باشند، ممکن است برخی مشکلات در طول زمان پیش بیاید که نیاز به تعمیر یا جایگزینی داشته باشد. به طور کلی، با رعایت مراقبتهای مناسب، ایمپلنتها میتوانند سالها و حتی دههها عمل کنند.